Description
Les lésions musculaires des ischio-jambiers sont fréquentes chez les athlètes et nécessitent une rééducation bien menée pour préparer les joueurs à un retour rapide à la performance sportive tout en minimisant le risque de rechute. En effet, les performances ultérieures de l'athlète peuvent être altérées et les taux de rechute restent malheureusement élevés, même au haut niveau, voire dans le monde professionnel.
Pour améliorer ces résultats, les praticiens spécialistes de la rééducation (entraîneurs, préparateurs physiques et kinésithérapeutes par exemple) doivent comprendre les causes et les mécanismes de ces blessures, savoir comment procéder à un examen clinique approfondi et amener l’athlète vers des contraintes spécifiques à sa blessure en ayant des critères de progression sûrs et efficaces. Par conséquent, ces praticiens doivent être au courant des pratiques actuelles fondées sur des données probantes afin que les athlètes aient les meilleures chances de se rétablir dans les meilleures conditions.
Anatomie et biomécanique
Les lésions des ischio-jambiers sont généralement décrites comme une lésion en « contraction-étirement » des muscles de la loge postérieure de la cuisse, comprenant, de latéral à médial : le biceps fémoral (courte et longue portion), le semi (ou demi) -tendineux et le semi (ou demi) -membraneux.
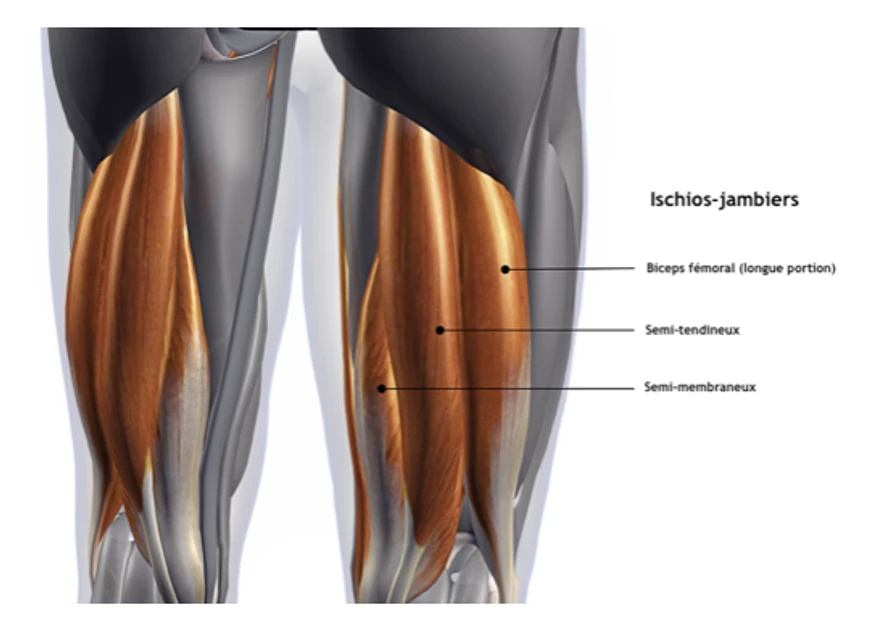
Anatomie des muscles ischio-jambiers (Crédits image : Neuroxtrain)
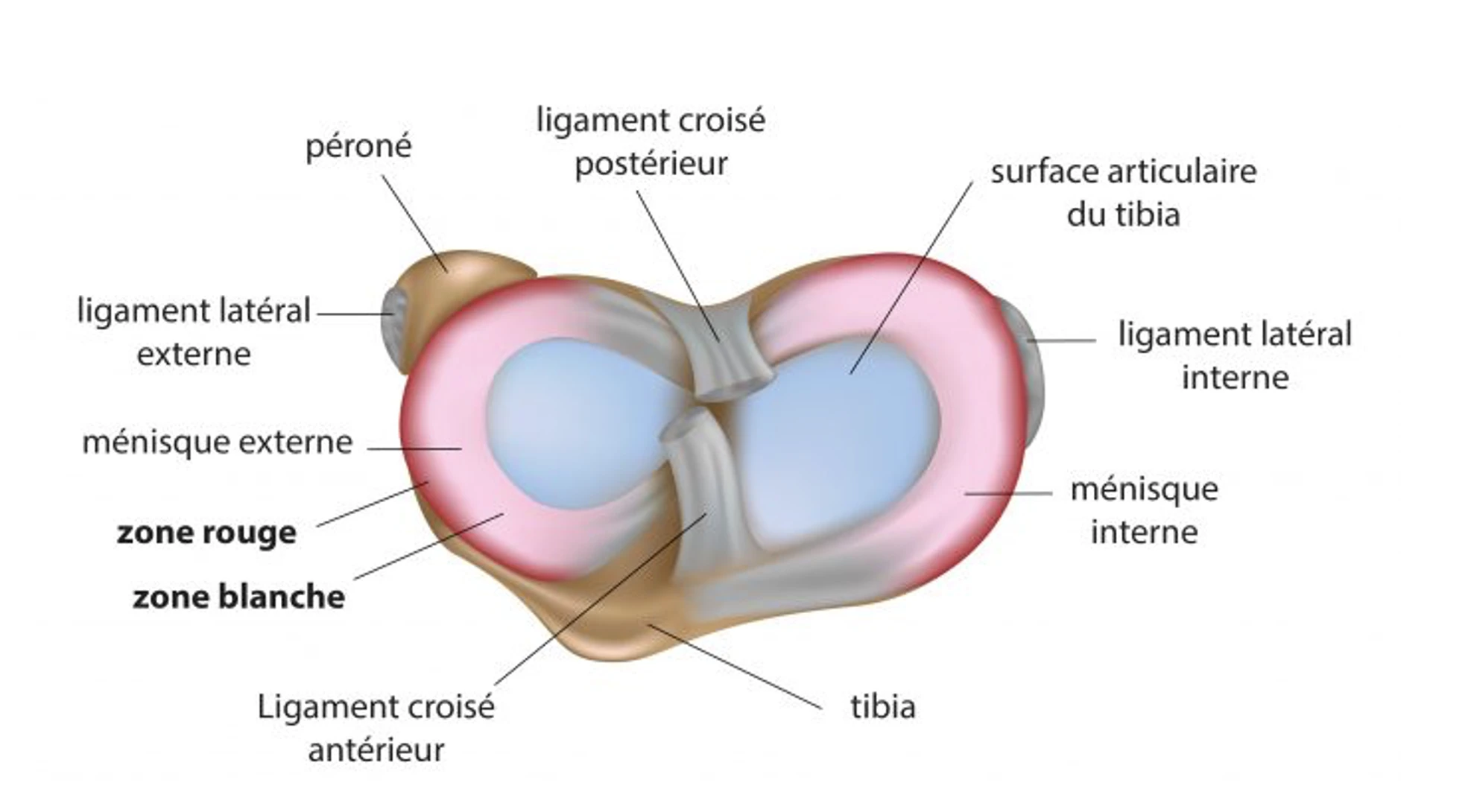
Ces muscles traversent deux articulations, la hanche et le genou, et jouent un rôle central dans le cycle de la marche et de la course. Ces muscles sont à la fois extenseurs de la hanche et fléchisseur du genou, et limitent l'extension du genou lors de l’attaque du talon au sol. Il y a donc de multiples « moments lésionnels » pour lesquels les ischio-jambiers sont à risque dans leur cycle musculaire d’allongement-raccourcissement (voir dans la partie étiologie). De plus, les ischio-jambiers joueraient également un rôle crucial dans la stabilité et le contrôle dynamiques du genou, contribuant à maintenir l'intégrité de l'articulation, avec l’insertion distale du chef long du biceps fémoral (sur le complexe postéro-latéral du genou).
Épidémiologie
Les lésions musculaires aux ischio-jambiers sont le type de blessures musculaires le plus fréquent dans les équipes de football professionnel, où elles causent plus de jours d'absence que tout autre blessure ou traumatisme au cours de la saison sportive (25 % de toutes les absences dues à des blessures), avec une moyenne de 9 jours de temps de récupération. Chez les footballeurs professionnels, l'incidence des blessures varie entre 1,06/1000 h et 5,87/1000 h d'exposition à l'entraînement et à la compétition.
Parmi ces blessures, environ un tiers se produisent pendant l'entraînement, et le reste pendant les matchs officiels. C’est donc un marqueur très important sur l’intensité survenue pendant la blessure, et l’intensité à atteindre également pendant la rééducation.
Étiologie
Les mécanismes des lésions musculaires graves impliquent probablement une combinaison de :
(1) forces musculaires tendineuses élevées (actives ou passives)
(2) allongement des unités musculo-tendineuses au-delà de longueurs modérées
(3) mouvements à grande vitesse
On ne sait pas si ces trois facteurs sont nécessaires pour qu'un athlète subisse une lésion musculaire grave. Néanmoins, ces causes devraient être au premier plan de l'esprit du praticien lorsqu'il élabore des programmes de prévention et de rééducation des lésions musculo-squelettiques.
De plus, avec la fatigue, on remarque que la rigidité des membres inférieurs diminue en étant associée à une efficacité réduite des mouvements et à des moments de force articulaire plus importants. Ce phénomène, combiné à l'augmentation de l'inclinaison antérieure du bassin (due à l'instabilité lombo-pelvienne) pendant la course, pourrait potentiellement placer la longue portion du biceps fémoral à une longueur relativement plus longue, où il est plus vulnérable aux lésions dues à la déformation.
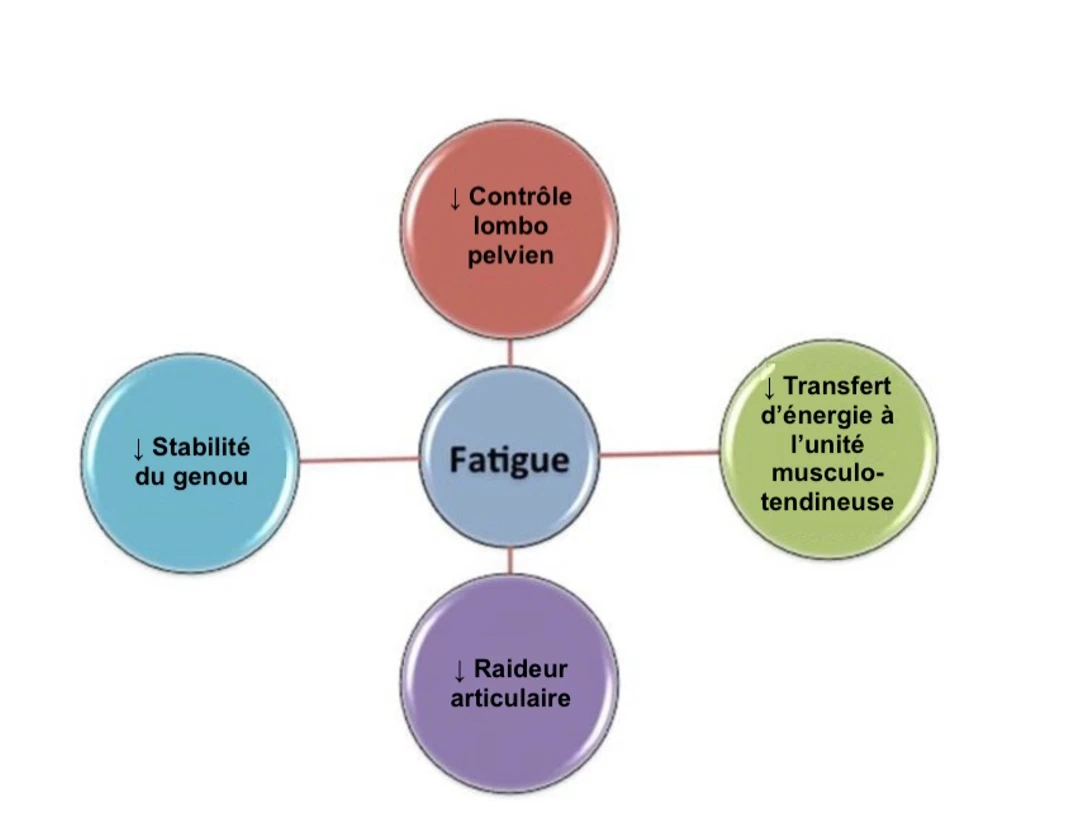
Impact de la fatigue sur la mécanique de la course à pied (Crédits image : Huygaerts et al. (2022), traduit et adapté par Neuroxtrain)
Diagnostic & évaluation
Anamnèse
Les athlètes soupçonnés de souffrir d'une lésion musculaire des ischio-jambiers signalent généralement l'apparition soudaine d'une douleur à la partie postérieure de la cuisse, parfois accompagnée d'un bruit sec audible ou sensoriel, entraînant l'arrêt immédiat de l'activité. Assurez-vous des antécédents de blessure dans la même région, en effet, une blessure antérieure entraîne un risque de développer une nouvelle blessure 2,7x plus important.
D’autres variables sont à prendre en considération afin de pouvoir « pronostiquer » la durée d’invalidité et donc d’avoir le comportement approprié en absence d’imagerie dans un premier temps (selon Jacobsen et ses collaborateurs (2016)) :
- Douleur maximale rapportée au moment de la blessure
- Temps nécessaire pour marcher sans douleur
Plus les valeurs sont hautes, moins bon est le pronostique.
Examen clinique
Il n’existe pas de consensus sur un examen clinique « type » dans le cadre d’une probable lésion musculaire des ischio-jambiers. De manière générale, il faut y intégrer :
- Surveillance des amplitudes articulaires passive : une différence de + de 15° avec douleur est un marqueur de mauvais pronostic (issu des critères de Guillodot, voire notre ancien article sur le sujet)
- Surveillance des amplitudes articulaires active
Ces tests déterminent la souplesse des ischio-jambiers et la tolérance à l'allongement musculaire. Pensez à vérifier l’amplitude articulaire dans différentes positions de hanche et de genou.
- Force isométrique / concentrique / excentrique (en manuel ou avec des systèmes de plateforme de force ou de dynamomètres manuels)
- Palpation : la longueur totale de la douleur palpable doit être mesurée et surveillée tout au long de la rééducation. Une douleur plus proche de la tubérosité ischiatique ou d'une longueur totale plus importante est associée à une durée plus longue de rééducation.
Imagerie
Le diagnostic se fait généralement sous échographie ou IRM. Les différents grades lésionnels est leur classification sont disponible sur notre article : Lésions musculaires et tendon intramusculaire.

Facteurs de risques
Les facteurs de risques non modifiables dans le cadre de lésion musculaire aux ischio-jambiers sont recensés dans la littérature comme :
- L’âge avancé
- Les antécédents de blessure aux ischio-jambiers.
Les facteurs de risque modifiables comprennent :
- La faiblesse et la fatigue des ischio-jambiers
- Les déséquilibres dans la force excentrique des ischio-jambiers et la force concentrique du quadriceps
- La diminution de la flexibilité du quadriceps
- La diminution de la flexibilité du fléchisseur de la hanche
- Les déficits de force et de coordination de la musculature du bassin et du tronc
Ces facteurs de risques modifiables rentrent évidemment dans un programme de prévention étant donné leur relation potentielle avec l’apparition de ces blessures.
Traitements & prévention
De manière générale, les rééducations de lésions musculaires peuvent être divisées en 3 phases distinctes :
- 1ère phase : phase de protection musculaire
- 2ème phase : phase de renforcement musculaire / contrôle moteur
- 3ème phase : phase « sport spécifique »
La rééducation doit être cliniquement raisonnée et individualisée, en fonction du type de tissu lésé et de sa vitesse de guérison et d'adaptation aux contraintes/exercices.
Après la protection initiale (protocole PEACE & LOVE notamment), l'objectif principal de la rééducation est de mettre progressivement en charge les tissus en voie de guérison afin de favoriser leur adaptation optimale pour qu'ils retrouvent leur force, leur élasticité, leur capacité et leur fonction. Le type de contraction musculaire prescrit (excentrique, isométrique ou concentrique) produit des forces différentes. La charge excentrique précoce est généralement évitée selon les experts en raison du risque de lésion perçu. Il est préférable de commencer par des contractions isométriques à des longueurs réduites. Les exercices à modalités concentriques et excentriques sont débutés à vitesse lente puis rapide dans un deuxième temps. Il n’existe pas de consensus sur l'ordre optimal de progression de l'exercice, mais la planification doit être individualisée en fonction du niveau et du type de sport, ainsi que de la capacité requise.
Il est important de rappeler que de par leurs propriétés biomécaniques, les ischio-jambiers sont fléchisseurs de genou, mais également extenseurs de hanche. Il faut donc être spécifique dans la prescription des exercices et dans leur progression (liste non exhaustive) :
- Flexion de genou : Nordic / leg curl
- Extension de hanche: Hip thrust / Romanian dead lift / Leg bridge
Un monitoring spécifique de la force musculaire au travers de test ciblé (ex : nombre de leg bridge avec différence entre les 2 jambes) ou avec un dynamomètre manuel est important afin de réintégrer une phase sport-spécifique sans risque en suivant. Cette phase est cruciale, mais souvent mal menée ou trop bâclée, car les athlètes sont souvent peu exposés aux contraintes réelles, avec des risques importants de récidives.
Le retour à la course à pied dans un premier temps est une étape cruciale. Les auteurs ne s’accordent pas pour définir un consensus précis, mais il semblerait qu’il faudrait un mélange de tests de force, de pliométrie (hop test, vertical jump), de douleur ressentie à la palpation et de ressenti subjectif du patient. Viens en suivant une étape essentielle, le retour au sprint. Une programmation bien spécifique est nécessaire afin de valider en suivant le retour au sport, avec une exposition graduelle à des vitesses élevées, voire maximales (voir photo ci-après)
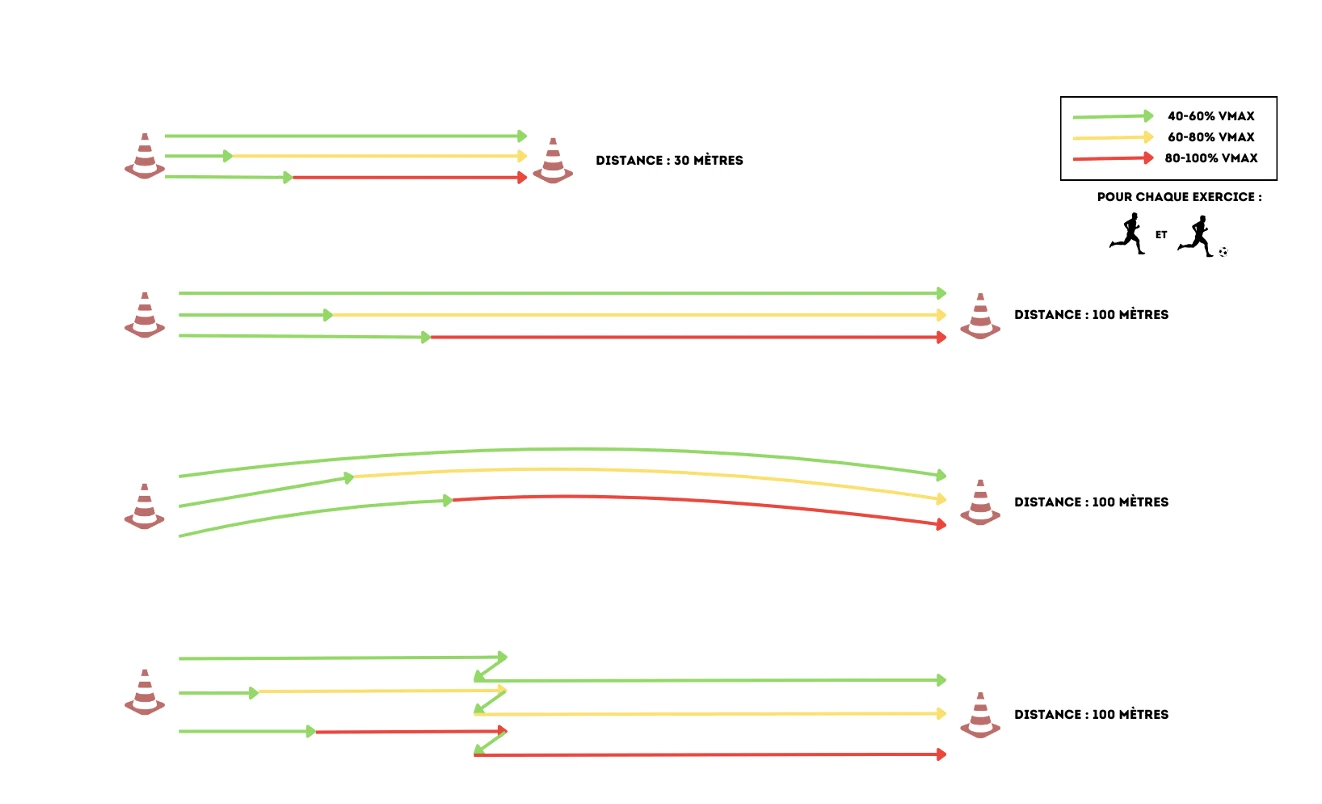
Exemple de progression de course à haute vitesse sur : ligne droite / incurvée / changement de rythme en ligne droite (Crédits image : Neuroxtrain)
De nouveaux outils technologiques nous permettent de suivre les performances des athlètes comme le GPS et nous indiquent les distances, les vitesses parcourues et peuvent être comparés aux autres athlètes d’une même équipe pour statuer d’un retour aux compétitions. Il ne faut pas oublier d’incorporer des exercices spécifiques au sport, avec des vitesses élevées et des contraintes physiques et mentales.
La prévention des blessures des ischio-jambiers passe par des exercices spécifiques aux facteurs de risques indiqués plus haut. Le FIFA 11+ et le Nordic Hamstring sont à ce jour les programmes les plus utilisés avec des niveaux d’efficacité élevés.
Diagnostics différentiels
Liste non exhaustive des principaux diagnostics différentiels :
- Avulsion du tendon de l'ischio-jambier proximal
- Tendinopathie des ischio-jambiers proximaux
- Radiculopathie de la colonne lombaire
- Lésion du muscle adducteur
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
Sources :
Paton, B., Read, P., Van Dyk, N., Wilson, M. G., Pollock, N., Court, N., Giakoumis, M., Head, P., Kayani, B., Kelly, S., Kerkhoffs, G. M. M. J., Moore, J., Moriarty, P., Murphy, S., Plastow, R., Stirling, B., Tulloch, L., Wood, D. J., & Haddad, F. S. (2023). London International Consensus and Delphi study on hamstring injuries part 3 : rehabilitation, running and return to sport. British Journal Of Sports Medicine, 57(5), 278‑291.
Hickey, J., Opar, D. A., Weiss, L., & Heiderscheit, B. C. (2021). Hamstring strain injury rehabilitation. Journal Of Athletic Training, 57(2), 125‑135.
Jacobsen, P., Witvrouw, E., Muxart, P., Tol, J. L., & Whiteley, R. (2016). A combination of initial and follow-up physiotherapist examination predicts physician-determined time to return to play after hamstring injury, with no added value of MRI. British Journal Of Sports Medicine, 50(7), 431‑439.
Erickson, L. N., & Sherry, M. A. (2017). Rehabilitation and return to sport after hamstring strain injury. Journal Of Sport And Health Science, 6(3), 262‑270 – Article sous License Creative Commons CC BY-NC-ND 4.0
Huygaerts, S., Cos, F., Cohen, D. D., Calleja-González, J., Guitart, M., Blazevich, A. J., & Alcaraz, P. E. (2020). Mechanisms of Hamstring Strain Injury : Interactions between Fatigue, Muscle Activation and Function. Sports, 8(5), 65 270 – Article sous License Creative Commons CC BY 4.0
Biz, C., Nicoletti, P., Baldin, G., Bragazzi, N. L., Crimì, A., & Ruggieri, P. (2021). Hamstring Strain Injury (HSI) Prevention in Professional and Semi-Professional Football Teams : A Systematic Review and Meta-Analysis. International Journal Of Environmental Research And Public Health, 18(16), 8272 270 – Article sous License Creative Commons CC BY 4.0