Introduction
Les fractures de stress (FS) ont été initialement décrites au milieu du 19e siècle chez les militaires en raison d'un entraînement excessif pendant la période de recrutement. Les fractures de stress peuvent également survenir chez les athlètes ou au cours d'activités sportives. L'os normal est constamment remodelé et adapté aux charges qui lui sont imposées. Les FS surviennent lorsqu'une charge anormale et répétitive est appliquée à l'os. Le corps ne peut pas s'adapter assez rapidement, ce qui entraîne des microdommages et par la suite des fractures de stress. Les symptômes apparaissent généralement trois semaines après un changement d'activité physique. Ces derniers augmentent progressivement, jusqu'à l'échec de la mise en charge ou la nécessité d'arrêter l'activité physique. Les FS doivent être différenciées des fractures ostéoporotiques qui résultent d'une charge normale sur un os pathologique.
Anatomie
L'os est un tissu vivant capable de s'adapter aux charges imposées par son environnement, tout comme les tendons et les muscles. Cette capacité d'adaptation repose sur l'action de trois types de cellules : les ostéoblastes, les ostéoclastes et les ostéocytes.
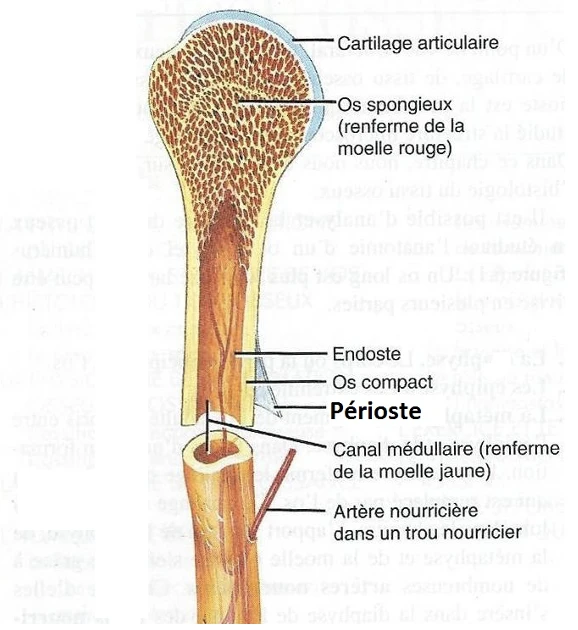
Un os long, comme le fémur, se compose de trois parties distinctes : les épiphyses aux extrémités et la diaphyse au centre. L'os est recouvert par une couche externe appelée le périoste. Dans la diaphyse des os longs se trouve la moelle osseuse jaune, tandis que l'épiphyse abrite la moelle osseuse rouge. Le squelette osseux est constitué à 80% d'os cortical et à 20% d'os trabéculaire.
L'os cortical est formé d'ostéons organisés autour des canaux de Havers, qui permettent la circulation des vaisseaux et des nerfs.
L'os trabéculaire, ou os spongieux, est quant à lui constitué de lamelles disposées en un réseau tridimensionnel. Ce type d'os est en contact direct avec la moelle osseuse, facilitant ainsi les échanges cellulaires. L'os spongieux est beaucoup plus sensible aux contraintes mécaniques que l'os cortical, et son orientation dépend largement des forces qui lui sont appliquées.

Étiologie
L'étiologie des FSs est multifactorielle et de nombreux facteurs de risque sont impliqués. L'identification des facteurs de risque aide à caractériser la susceptibilité individuelle à développer des FSs et pourrait indiquer des stratégies de prévention.
Les FSs arrivent généralement après une augmentation brutale de la charge d’entrainement ne laissant pas assez de temps à l’os de récupérer. La balance entre l’activité des ostéoblastes et des ostéoclastes n’est plus respectée engendrant ainsi une FS.
Épidémiologie
L'épidémiologie des FS varie en fonction du type d'activité. Le taux de FS pendant l'entraînement de base à l'armée se situe entre 0,9 % et 5,2 % pour les hommes et entre 3,4 % et 21,0 % pour les femmes sur une période de 8 semaines. Chez les soldats marins, la prévalence au cours des 12 semaines de formation de base est de 0,8 % à 4,0 % chez les hommes et de 3,0 % à 5,7 % chez les femmes.
Dans les forces de défense israéliennes, en 4 ans d'étude sur 62 371 soldats (10,1 % de femmes), 3 672 (5,9 %) ont été diagnostiqués avec des FS cliniques, en moyenne 21 jours après le début de l'entraînement.
Les femmes ont un taux de fractures plus élevé. L'incidence des FSs dans l'armée américaine est de 19,3 cas masculins et 79,9 cas féminins pour 1 000 recrues au cours des 10 semaines d'entraînement de base.
Les femmes sportives ont plus de blessures que les hommes, et un athlète sur sept a des antécédents de FS. Le taux de FS dans les sports comparables entre les sexes est de 2,22/100 000 chez les filles et de 1,27/100 000 chez les garçons.
La prévalence varie également en fonction du type de sport, étant plus fréquente chez les coureurs d'endurance, les athlètes d'athlétisme et les danseurs. Les FSs représentent 15 à 20 % de toutes les lésions musculosquelettiques chez les coureurs, et 22 % chez les athlètes d'athlétisme.
Les membres inférieurs sont les plus touchés (8%-95%) ; les membres supérieurs représentent moins de 10% des FSs. L'ordre de prévalence est le suivant : tibia (49%), os du tarse (25%), métatarse (9%), fémur et péroné. L’ulna est l'os le plus touché au niveau du membre supérieur.

Diagnostic et évaluation
Le diagnostic de la FS peut être établi en identifiant les facteurs intrinsèques et extrinsèques, en recueillant les antécédents, en procédant à un examen physique approfondi et en demandant des examens de laboratoire et d'imagerie. La détection précoce est importante pour améliorer les chances de résolution des symptômes par un traitement conservateur.
La présentation habituelle est une douleur localisée, avec ou sans gonflement, et une sensibilité à la palpation des structures osseuses, qui commence au début de l'entraînement et s'aggrave progressivement avec l'activité sur une période de 2 à 3 semaines. La douleur est souvent exacerbée par des charges répétitives. Avec le temps, la douleur peut progresser jusqu'à ce qu'elle soit également présente à la marche et au repos.
L'IRM est l'imagerie la plus sensible (environ 88 %) et la plus spécifique pour la FS, et c'est actuellement le gold standard pour le diagnostic des FSs. L'IRM permet d’identifier l'œdème des tissus mous et des os, le signe précoce de la FS qui peut être observé 1 ou 2 jours après l'apparition de la douleur osseuse.
Facteurs de risques
La triade de l'athlète ou le déficit énergétique relatif dans le sport (RED-S) est un facteur de risque connu pour la FS. Le RED-S se caractérise par la présence de troubles alimentaires ou d'une faible disponibilité énergétique, d'une aménorrhée ou d'un dysfonctionnement menstruel, et de modifications de la densité minérale osseuse (= DMO) ou d'une ostéoporose. Tous les éléments ne sont pas nécessaires au diagnostic ; les combinaisons varient et dépendent du type de sport. Le manque d'énergie est le facteur clé qui affecte plusieurs fonctions physiologiques avec des conséquences sur la performance et la santé de l'athlète. Une faible disponibilité énergétique entraîne une carence en œstrogènes et des changements hormonaux dans les niveaux de cortisol et de leptine qui affectent la santé osseuse, conduisant à une faible DMO. La présence des trois composantes est observée chez 1 à 14 % des athlètes féminines, mais jusqu'à 78 % d'entre elles présentent au moins un aspect de la triade à un moment donné. Le risque de FS augmente avec le nombre de composantes présentes ; il passe de 15 à 20 % pour les athlètes présentant un seul risque à 30 à 50 % pour celles qui présentent plusieurs facteurs de risque.
Les athlètes masculins, y compris les cyclistes, les rameurs, les coureurs, les jockeys et les athlètes pratiquant des sports de combat dans des catégories de poids, sont également exposés au risque de RED-S et de FS. Pour les hommes, outre le type de sport, les facteurs de risque comprennent les changements cycliques de la masse et de la composition corporelles (c'est-à-dire la « prise de poids »), un apport énergétique inadéquat prolongé pour répondre à la dépense énergétique élevée du sport d'endurance, des changements ponctuels du volume/de l'intensité de l'entraînement et la participation à des épreuves d'endurance intenses sans changements nutritionnels accompagnés.

Traitement et prévention
Le traitement des FSs nécessite une approche multidisciplinaire pour traiter toutes les causes potentielles de la lésion. Le traitement des lésions dues au stress varie selon qu'il s'agit d'une réaction au stress ou d'une vraie FS, selon le site de la lésion et selon l'aptitude à la rééducation. Les lésions de stress survenant sur des sites à faible risque sont généralement traitées de manière conservatrice selon un protocole en deux phases. La première étape doit être l'arrêt de l'activité sportive pendant 6 à 8 semaines, ainsi que la prise de médicaments antidouleur. Cependant, la plupart des athlètes peuvent être encouragés à faire des exercices alternatifs à faible charge dans l'intervalle, tels que l'hydrothérapie ou la natation, le vélo, la course sur tapis roulant antigravité ou de l’elliptique. Ces alternatives permettent de maintenir la force et la forme physique et ainsi de minimiser la perte musculaire induite par l'immobilisation, ce qui contribue à faciliter le retour à l'entraînement. Si le patient ne peut pas se déplacer sans douleur, une immobilisation temporaire est indiquée. La phase 2 commence après une période de repos sans douleur de 10 à 14 jours et implique un retour progressif à l'activité au cours des semaines suivantes, en parallèle de la kinésithérapie. La formation d'un cal osseux ainsi que l'oblitération du trait de fracture observée sur les radiographies, les IRM ou les scanners peuvent contribuer à établir la guérison.
Une augmentation de l'apport en calcium et un apport suffisant en vitamine D sont recommandés et ont été renforcés après que l'étude de Lappe et cols., ait démontré qu'un apport plus élevé en calcium (2 g/jour) était associé à une incidence plus faible des FSs chez les soldats. Cette découverte indique que le mécanisme de réparation osseuse en réponse au stress répétitif de l'exercice nécessite un équilibre positif local en calcium et que, par conséquent, un apport plus élevé en calcium contribuerait à la prévention des FSs.
La prévention des FSs est essentielle. L'éducation des professionnels de la santé, des entraîneurs et des athlètes est nécessaire pour assurer un diagnostic et un traitement précoce. Les facteurs de risque extrinsèques et intrinsèques associés à ces blessures doivent être pris en compte. Le dépistage de la triade de l'athlète féminine est utile pour aborder et corriger la faible disponibilité énergétique et les troubles de l'alimentation, qui peuvent entraîner des dysfonctionnements menstruels. Le dépistage précoce des athlètes féminines à risque peut contribuer à améliorer la santé osseuse au fil du temps. Attention les hommes sont également à risques et peuvent, si un déficit énergétique est présent ainsi que des troubles de l’alimentation, présenter un dysfonctionnement hormonal.
Les patients ayant subi une FS doivent veiller à une bonne alimentation, comprenant du calcium, de la vitamine D et un apport protéique adéquat, et ainsi éviter un bilan énergétique négatif. L'augmentation de l'activité physique doit se faire progressivement et, dans certaines circonstances, sous surveillance.
Diagnostics différentiels
Lors du diagnostic de la FS il est important d’éliminer bon nombre de pathologie. Par conséquent, les thérapeutes doivent disposer d'un large éventail de diagnostics différentiels lorsqu'ils envisagent ce diagnostic. Les traumatismes, les tumeurs malignes, les infections, l'ostéonécrose, le syndrome douloureux régional complexe et l’œdème osseux sont quelques-uns des nombreux diagnostics qui doivent être envisagés chez un patient souffrant de FS.
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
Sources
da Rocha Lemos Costa, T. M., Borba, V. Z. C., Correa, R. G. P., & Moreira, C. A. (2022). Stress fractures. Archives of endocrinology and metabolism, 66(5), 765–773. Article sous Creative Commons Attribution License.